緑内障の治療について
緑内障の治療には薬物治療、レーザー手術、および観血手術が含まれます。以下に、それぞれの治療法について、詳しく分かりやすく説明します。
緑内障とは
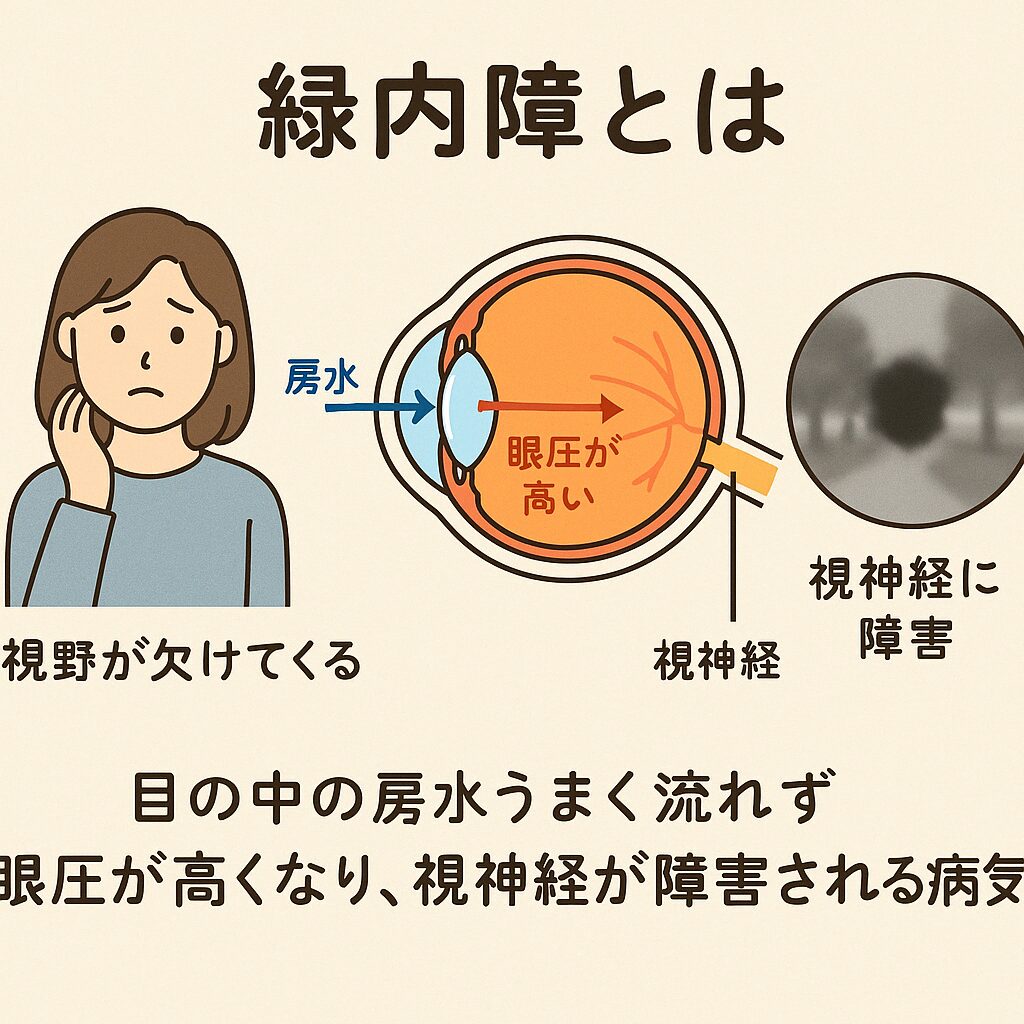
緑内障とは視神経の病気です
緑内障(りょくないしょう)は、視神経が眼圧により物理的に押し潰され、徐々に障害されていく慢性の眼疾患であり、最終的には視野(見える範囲)が狭くなり、治療が遅れると失明に至る可能性のある病気です。現在、日本における中途失明原因の第1位とされており、40歳以上の日本人の約20人に1人(5%)が罹患しているともいわれています。
なぜ視神経が障害されるのか?
視神経は、網膜で感じた光の情報を脳に伝えるケーブルのような役割をしています。緑内障では、この視神経が徐々にダメージを受けることで、見える範囲(視野)が欠けていくのです。最初は自覚症状がほとんどないため、知らず知らずのうちに進行してしまう点が非常に注意すべきポイントです。
視神経が障害される要因として最もよく知られているのが「眼圧の上昇」です。眼圧とは、眼球の中を満たす房水(ぼうすい)と呼ばれる液体によって保たれている圧力のことです。この房水の排出がうまくいかなくなると、眼球内の圧力が上昇し、それが視神経に負担をかけ、徐々に視神経線維を障害していきます。
ただし、正常な眼圧でも緑内障を発症するケース(正常眼圧緑内障)が多く存在するため、「眼圧が高い=緑内障」「眼圧が低い=安心」とは限りません。日本人にはこの正常眼圧緑内障のタイプが特に多いことも知られています。
緑内障の種類
緑内障にはいくつかの分類があり、それぞれに治療方針や注意点が異なります。ここでは代表的な分類をご紹介します。
① 原発開放隅角緑内障(POAG: Primary Open-Angle Glaucoma)
最も一般的なタイプの緑内障です。房水の排出口である線維柱帯が徐々に詰まり、眼圧が上がることによって視神経に障害が出ると考えられています。進行はゆっくりで、自覚症状が出にくいため、定期検査での発見が非常に重要となります。
② 正常眼圧緑内障(NTG: Normal Tension Glaucoma)
眼圧は正常範囲内(一般に10〜21mmHg)にもかかわらず、視神経が障害されるタイプの緑内障です。日本人には特に多く、40歳以上の4〜5%がこのタイプに該当すると言われています。視神経の脆弱性や血流障害が関係していると考えられています。
③ 原発閉塞隅角緑内障(PACG: Primary Angle-Closure Glaucoma)
白内障による水晶体の膨化、遠視などで目の構造の問題等により、房水の通り道である隅角が狭く、突然眼圧が上がって発作的に症状が出るタイプの緑内障です。眼痛、頭痛、視力低下、吐き気など、急激な症状を伴うことがあります。
眼圧も、正常値の2倍以上にもなることが多く、緊急対応が必要となります。当然、手遅れになると神経のダメージが甚大となるため、適切な処置が重要となります。
④ 続発緑内障(Secondary Glaucoma)
他の病気や外傷、薬剤の影響などが原因で発症する緑内障です。糖尿病やブドウ膜炎、ステロイドの長期使用後に起こることがあります。
⑤ 発達緑内障・小児緑内障
先天的な構造異常によって乳児期や小児期に発症する緑内障です。目が大きくなる「牛眼(ぎゅうがん)」や涙目などの症状が見られる場合は、早急に緑内障専門医の診察が必要です。
緑内障は「早期発見・早期治療」が鍵です
緑内障は、一度障害された視神経を元に戻すことはできません。しかし、適切な治療により進行を抑えることは可能です。早期に発見し、眼圧のコントロールをしっかり行うことで、失明を防ぐことができます。

高田眼科では、最新のOCT機器や視野計を用いて、視神経の変化を詳細に把握し、病状の進行を早期に察知する体制を整えています。
緑内障治療の基本方針とは?眼圧コントロールと早期対応が鍵となる!!
緑内障治療の最重要ポイントは「眼圧コントロール」
緑内障の治療で最も大切なことは、視神経のダメージを進行させないこと=進行予防です。
そのために中心となるのが、「眼圧(がんあつ)をコントロールすること」です。
なぜ眼圧が重要なのか?
- 緑内障では、眼圧の上昇が視神経にストレスを与え、ゆっくりと視野が欠けていくことが多い。
- たとえ眼圧が正常でも、「その人にとっては高すぎる」場合があり、個別の目標眼圧を設定する必要があります。
- 眼圧を下げることで、視神経のさらなる障害を防ぐことが科学的に証明されています。
つまり、視力を保つ=眼圧をコントロールすることが、すべての治療の基盤となります。
治療の目的は「見える状態を一生保つこと」
緑内障治療は「治す」ことが目標ではなく、「進行を止めて今の視野を守る」ことが目的です。
- 今の見え方をなるべく長く維持すること
- 日常生活に支障のない視野を保つこと
- 視力・視野の悪化を防ぐこと
進行を止めること=失明を防ぐことに直結するため、日々の点眼や定期通院が極めて重要となります。
緑内障治療の3本柱
高田眼科では、患者様一人ひとりに最適な方法を選択しながら、以下の3つの治療戦略を組み合わせて治療を行っています。
| 治療法 | 内容 | 特徴 |
|---|---|---|
| 1. 薬物治療(点眼薬、内服薬) | 眼圧を下げる点眼薬を毎日使う | 最も基本的で多くの方に適応 |
| 2. レーザー治療(SLT) | 線維柱帯にレーザーを当てて房水の排出を促進 | 外科的処置を避けたい方に有効 |
| 3. 手術治療 | 房水の排出路を新たに作る、または人工的に補助する手術 | 点眼やレーザーで効果が不十分な場合に適応 |

治療のスタートは「病状に合った目標眼圧の設定」から
緑内障は患者様ごとに進行のスピードが違います。
そのため、“この人にとっての安全な眼圧”=目標眼圧を決めることが治療の出発点です。
- 軽度であれば、眼圧を20%程度下げれば十分な場合も
- 進行が早いタイプでは、より厳しく15mmHg以下を目指す場合も
このように、治療効果の評価は単なる数値ではなく、個別の進行パターンや視野変化を踏まえて総合的に判断します。
点眼薬は緑内障治療の第一選択
緑内障の治療において、最も基本であり重要なのが点眼治療(薬物療法)です。
眼圧を下げることが視神経を守る唯一の手段であるため、多くの患者様が最初に行う治療は点眼薬の使用となります。
なぜ点眼薬が必要なのか?
- 緑内障の進行を抑えるには、「眼圧を下げること」が医学的に証明されている唯一の方法。
- 点眼薬は眼内の液体(房水)の流れを改善することで、眼圧を下げる働きをします。
- 毎日の継続使用が、将来の視野を守る最も確実な方法です。
緑内障点眼薬の主な種類と作用機序
点眼薬には複数の種類があり、それぞれ作用機序・効果・副作用の傾向が異なります。
患者様の病状や副作用リスクを考慮しながら、単剤または複数を組み合わせて使用します。
1. プロスタグランジン関連薬(PG製剤)
もっとも使用頻度が高く、効果も高い第一選択薬
- 作用:房水の排出を促進して眼圧を下げる
- 例:ラタノプロスト(キサラタン®)、トラボプロスト(トラバタンズ®)など
- 特徴:1日1回の点眼でOK、持続効果が高い
- 副作用:まつ毛が伸びる、結膜充血、虹彩色素沈着(茶目が濃くなる)など
2. β遮断薬
長年使われている安定した薬。PGが使えない場合の代替に。
- 作用:房水の産生を抑えて眼圧を下げる
- 例:チモロール(チモプトール®)など
- 特徴:1日2回の点眼が基本
- 副作用:心拍低下、気管支喘息などへの影響があり、全身的な副作用に注意
3. 炭酸脱水酵素阻害薬(CAI)
房水の生成を抑えるタイプの薬。単剤または併用で使用。
- 例:ドルゾラミド(トルソプト®)、ブリンゾラミド(エイゾプト®)など
- 副作用:眼の刺激感、味覚異常など
4. α2作動薬
房水の産生抑制と排出促進の二重効果を持つ薬。
- 例:ブリモニジン(アイファガン®)
- 注意点:アレルギー性結膜炎などの副作用が出やすく、中止するケースも
5. Rhoキナーゼ阻害薬(ROCK阻害薬)
新しいタイプの薬で、線維柱帯に直接作用して排出を促進。
- 例:リパスジル(グラナテック®)、ネットARS(エイベリス®)など
- 副作用:結膜充血、眼のかゆみ、眼脂など
単剤治療と多剤併用治療
単剤治療とは?
- 1種類の点眼薬で眼圧が目標値に達すれば、それ以上は必要ありません。
- まずは副作用のリスクが少なく、使用頻度も低い薬から始めるのが基本です。
多剤併用治療とは?
- 単剤で効果不十分な場合、作用機序の異なる薬を2~3種類組み合わせて使用します。
- 例:PG製剤+β遮断薬、PG製剤+CAI、3剤併用など
配合点眼薬とは?
- 2種類の薬を1つのボトルにまとめた製品(例:コソプト®、アゾルガ®)
- 点眼回数を減らして、継続しやすくする工夫として活用されます。
点眼治療でよくある副作用と対処法
| 副作用 | 主な原因薬 | 対処のポイント |
|---|---|---|
| 結膜充血 | PG製剤、ROCK阻害薬 | 一時的なことが多く、継続可能な場合が多い |
| まつ毛の増加 | PG製剤 | 美容目的で好まれることもあるが、左右差に注意 |
| 虹彩色素沈着 | PG製剤 | 色の変化に関しては説明と理解が重要 |
| 目のしみ・かゆみ | ROCK阻害薬、CAIなど | 冷やして点眼、刺激が強ければ変更も検討 |
| 全身症状(息切れ・徐脈など) | β遮断薬 | 内科的既往がある場合は要注意。医師と相談を |
点眼治療を「続ける」ための5つの工夫
- 点眼する時間を毎日同じにする(朝起きたら/寝る前など)
- スマホアプリやアラームを活用して忘れを防ぐ
- 複数薬がある場合は5分以上の間隔を空ける
- 目頭を軽く押さえて流出を防止する(涙点圧迫)
- 見えにくい・使いにくい薬は遠慮なく医師に相談
点眼の習慣化が、緑内障進行予防のカギです。面倒でも、将来の見え方を守る積み立て貯蓄だと捉えていただければと思います。
高田眼科の緑内障点眼治療におけるサポート体制
- 点眼指導を丁寧に実施(初めての方にもわかりやすく説明)
- 継続できるかどうかの確認・相談を随時受付
- 副作用やアレルギーへの柔軟な対応
- 必要に応じて防腐剤フリー製剤、ジェルタイプ点眼薬への切り替えを提案
患者様のライフスタイルや身体の状態に応じた、無理のない治療プランを一緒に考えます。

レーザー手術
レーザー手術は、薬物治療だけではコントロールできない緑内障、または薬物治療を望まない患者様に適用されます。
- 選択的レーザー線維柱帯形成術(SLT): 低出力のレーザーを用いて線維柱帯(眼内の液体が排出される部分)を刺激し、眼圧を下げます。比較的安全で、繰り返し行うことが可能です。
- レーザー虹彩切開術: 閉塞角型緑内障の治療に用いられ、虹彩に小さな穴を開けて眼内液の流れを改善します。
選択的レーザー線維柱帯形成術(SLT)
点眼薬だけでは眼圧が下がらない方へ。レーザー治療という選択

緑内障の治療は点眼薬が基本ですが、すべての方が十分な効果を得られるとは限りません。
「点眼薬を何種類も使っても眼圧が下がらない」「副作用で点眼を続けられない」「点眼を忘れやすい」という場合、次のステップとして検討されるのがレーザー治療です。
その中でも、低侵襲で安全性が高く、外来で受けられる治療法がSLT(選択的レーザー線維柱帯形成術)です。
選択的レーザー線維柱帯形成術(SLT)は、開放隅角緑内障(OAG)の治療に用いられるレーザー手術で、緑内障の原因である房水の排出障害を改善するために行うレーザー治療のひとつです。
線維柱帯という房水の出口にあたる組織に、選択的に低エネルギーのレーザー光を照射することで、排出機能を活性化させ、眼圧を下げる効果が期待できます。
つまり、この手術は、眼内の圧力を調節する重要な部分である線維柱帯に焦点を当てています。SLTは、眼圧を効果的に下げることができ、薬物治療に反応しない患者や、薬物治療を望まない患者に適用されることがあります。

選択的レーザー線維柱帯形成術(SLT)は、特定の緑内障患者にとって有効かつ安全な治療選択肢を提供します。非侵襲性であり、必要に応じて繰り返し行うことができるため、多くの患者にとって魅力的な選択の一つです。

SLTの原理
このレーザーは選択的に線維柱帯の特定の細胞(メラニンを含む細胞)に作用し、周囲の組織にダメージを与えることなく、眼内液(房水)の流れを改善します。
SLTでは、特殊な波長のレーザー光を線維柱帯に照射し、眼内液の排出を改善します。
SLTの利点
- 非侵襲性: SLTは非常に非侵襲的な手術であり、周囲の組織へのダメージが非常に少ないです。
- 繰り返し可能: SLTは必要に応じて繰り返し行うことができます。これは、レーザーが周囲の組織に永続的なダメージを与えないためです。
- 即時性: 多くの患者では、手術後すぐに眼圧が低下します。
- 安全性: SLTは一般的に安全な手術であり、重大な合併症のリスクは低いです。
SLTの手順
- 前準備: 患者は眼科手術用の椅子に座って頂き、局所麻酔の点眼を行います。
- レーザー照射: 特殊なレーザー機器を使用して、線維柱帯にレーザー光が照射されます。この照射は、数分で終了します。
- 照射直後: 手術後、前眼部をチェックし、必要に応じて抗炎症の点眼薬が処方されます。
- 施術後:すぐに、そのまま帰宅できます。
SLTの適応
- 切らない・痛くない:手術のような切開は不要。点眼麻酔のみで実施可能
- 外来で短時間に完了:片眼で約5~10分程度の施術
- 繰り返し治療が可能:従来のALTと異なり、組織の損傷が少なく再照射も可能
- 点眼薬を減らせる可能性:点眼薬に頼らない治療として注目
SLTは、このような特徴であり、主に開放隅角緑内障の患者に推奨されますが、他のタイプの緑内障に対しても有効でと言えます。
患者の状態や既存の治療に応じて、診察の上、SLTを推奨するかどうかを決定いたします。
高田眼科でのSLTの取り組み

当院では、緑内障の治療において点眼薬だけに頼らない多角的なアプローチを重視しています。
- 最新型SLT機器(選択波長)を導入
- 診断~治療~フォローアップを一貫体制で管理
- 点眼に頼らず生活の質(QOL)を高めたい方へ積極的に提案
- 正常眼圧緑内障にも応用可能な判断基準を採用
SLTは、患者様の生活スタイルに合わせて選べる優れた選択肢だといえます。
SLT治療について、よくある質問(FAQ)
Q1:SLTは痛いですか?
→ 点眼麻酔を使うため、痛みはほとんど感じません。チクチクとした違和感がある程度です。
Q2:SLTだけで治療が完結しますか?
→ 病状によっては点眼薬の併用が必要な場合があります。治療効果の経過を見ながら調整します。
Q3:すでに点眼薬を使っていますが、SLTに切り替えられますか?
→ 点眼治療中でも、併用または置き換えとしてSLTを検討できます。ご相談ください。
レーザー虹彩切開術
レーザー虹彩切開術は、特に閉塞角緑内障や狭隅角緑内障の治療に用いられるレーザー手術です。
この手術は、眼内の圧力を調節するために虹彩に小さな穴を開けることにより、眼内液の流れを改善します。

以下に、効果、原理、および副作用についての情報を表形式でまとめました。
| 項目 | 説明 |
|---|---|
| 効果 | – 眼内液の流れを改善し、眼圧を下げる。 – 閉塞角緑内障の急性発作を予防または治療する。 – 狭隅角を持つ患者の眼圧上昇リスクを減少させる。 |
| 原理 | – レーザー光を使用して虹彩に1つまたは複数の微小な穴を開ける。 – これにより、前房と後房の間の液体の流れが改善され、眼圧が低下する。 – 眼内液の排出経路が開放され、圧力が均一化される。 |
| 副作用 | – 眼の炎症や赤み – 一時的な眼圧の上昇 – 虹彩の出血 – 眼の不快感や軽い痛み – 稀に、虹彩の穴周辺の白内障の形成や虹彩の損傷 |
詳細説明
- 効果: レーザー虹彩切開術は、眼内液の流れを改善し、結果として眼圧を下げることを目的としています。これにより、視神経へのダメージリスクが減少し、視力の喪失を防ぐことができます。
- 原理: この手術では、非常に細かいレーザー光を虹彩に照射して小さな穴を開けます。これにより、眼内液が前房から後房へと自由に流れることができるようになり、眼圧が正常化します。
- 副作用: 手術後には、眼の炎症や一時的な眼圧の上昇などの副作用が生じる可能性がありますが、これらは通常、点眼薬や他の治療によって管理することができます。重大な合併症は稀ですが、手術を検討する際には医師と十分に話し合うことが重要です。
緑内障の手術治療とは?手術の種類・流れ・リスクを詳しく解説
点眼やレーザーで効果が不十分な場合は「手術」が必要に
緑内障の治療は基本的に点眼薬やレーザー治療(SLT)から始めますが、それでも眼圧が目標値まで下がらない場合や、視野の進行が止められない場合には、手術による治療が選択されます。
観血的手術によって房水の排出経路を新たに作る、または強化することで眼圧を下げることとになります。
緑内障手術の基本的な考え方
緑内障手術は「見え方を良くする手術」ではなく、「視野の進行を止めるための手術」です。
すでに失われた視野は元には戻りませんが、今ある視野を守るために眼圧を下げる必要があるのです
- 線維柱帯切除術(トラベクレクトミー): 眼内液の排出経路を新たに作る手術です。眼圧を効果的に下げることができますが、合併症のリスクも伴います。
- トラベクロトミー: 特に小児緑内障や一部の成人緑内障の治療に用いられる手術方法です。線維柱帯の一部を除去して眼内液の流れを改善し、眼圧を下げます。従来の線維柱帯切除術やレーザー治療が適さない、または効果が不十分な場合に検討されます。
- MIGS(低侵襲緑内障手術):MIGS(Minimally Invasive Glaucoma Surgery)は、目に優しい“切らない”または“切る範囲が最小限”の手術です。白内障手術と同時に行われることが多く、回復が早く日常生活への影響も少ないのが特徴です。
主なMIGS術式
iStent:チタン製の小さなステントを線維柱帯に挿入
トラベクトーム:線維柱帯の一部を削除
カフークなど:房水の流路を拡張

最近では、谷戸式ロトミーと呼ばれる低侵襲緑内障手術が盛んに行われるようになりました。
緑内障の線維柱帯の目詰まりに対して行われる手術です。
薬物治療やレーザー線維柱帯形成術を行っても十分な眼圧下降効果が得られない場合に実施されますが、白内障手術と同時に行うことができるのがメリットとなります。
隅角レンズを用いて、実際に観察しながら、専用フック先端を線維柱帯色素帯に沿って滑らせるようにシュレム氏管を擦ることで、目詰まりを解消し、房水流出の促進を図ることができます。
この谷戸式ロトミーは、従来の線維柱帯切除術(トラベクレクトミー)という手術より術式が簡便で、合併症も少なく、しかもほぼ同等の眼圧下降効果が得られるのが特徴です。
まとめ
緑内障の治療は、患者様の状態や緑内障のタイプによって異なります。治療の選択は、眼圧のレベル、緑内障の進行度、および患者様の全体的な健康状態を考慮して、緑内障専門医と患者様との間で慎重に決定されるべきです。最適な治療法を選択することで、視力の喪失を防ぎ、生活の質を維持することが可能になります。