眼瞼痙攣(眼瞼けいれん)とは?症状・原因・ボトックス治療|眼瞼下垂との違いを専門医が解説

「目が開けにくい」「まぶしくて目を閉じてしまう」「瞬きが増えた」「ドライアイの点眼を続けても良くならない」――このようなお悩みの中に、意外に多いのが、眼瞼痙攣(眼瞼けいれん)です。
眼瞼痙攣は、まぶたを閉じる筋肉(主に眼輪筋)が、本人の意思と無関係に過剰に収縮してしまい、結果として目を開け続けることが難しくなる状態です。
そして重要なのは、これが眼瞼下垂(まぶたが下がる病気)と見た目が似ていて、間違われやすいという点です。
当院では、眼瞼下垂手術を多数行っている立場だからこそ、眼瞼痙攣と眼瞼下垂の鑑別を非常に重視しています。なぜなら、ここを間違えると治療が真逆になり、場合によっては悪化につながることがあるからです。
この記事の要点
- 眼瞼痙攣は「まぶたが勝手に閉じる」不随意運動(局所ジストニア)です
- ドライアイ、眼精疲労、チック、眼瞼下垂と混同されやすい疾患です
- 眼瞼下垂との鑑別が最重要です(治療方針が大きく変わるため)
- 治療の中心はボツリヌス毒素(ボトックス)局所注射(保険適用)です
- 睡眠薬・抗不安薬などが関与する薬剤性眼瞼痙攣もあるため、内服歴の確認が重要です

普通、クルマを速度をあげる際には、ブレーキから足を離して、アクセルを踏み込んで加速させるのが当然だと思います。
眼瞼痙攣(眼瞼けいれん)は、ブレーキ(目を閉じようとする)とアクセル(目を開こうとする)を同時に踏んでいるような状態なので、スムーズに加速せず、クルマの速度が上がらない(目がスムーズに開かない)・・・眼瞼痙攣とは、そのようなイメージです。

- 1. 眼瞼痙攣とは:眼瞼下垂と何が違う?
- 2. 眼瞼痙攣の主な症状
- 3. 診断のポイント:瞬き(まばたき)をどう見るか
- 4. 【最重要】眼瞼下垂との鑑別:ここを間違えると治療が真逆になります
- 5. 眼瞼痙攣の原因:ジストニア(運動制御の異常)
- 6. 眼瞼痙攣の治療:第一選択はボトックス(ボツリヌス毒素)局所注射
- 7. 内服治療・手術治療は「補助的」:適応の見極めが重要
- 8. 「術後に悪化した」相談がある理由:誤診・合併・タイミング
- 9. 意外に多い「薬剤性眼瞼痙攣」:睡眠薬・安定剤などの確認
- 10. 受診の目安:こういう方は一度ご相談ください
- 11. 当院の考え方:まず「鑑別」から。必要な治療を、必要な分だけ。
- よくある質問(FAQ)
1. 眼瞼痙攣とは:眼瞼下垂と何が違う?
眼瞼痙攣は「閉じる筋肉が勝手に働きすぎる」病態
まぶたの開閉は、ざっくり言えば「開ける筋肉」と「閉じる筋肉」のバランスで成り立っています。
- 開ける筋肉:眼瞼挙筋、ミュラー筋など
- 閉じる筋肉:眼輪筋
眼瞼痙攣では、閉じる筋肉(眼輪筋)が意思と無関係に過剰収縮し、開ける筋肉が負けてしまうことで、目が閉じてしまったり、強い瞬きが増えたりします。
眼瞼下垂は「開ける力が弱くなる」病態
一方、眼瞼下垂は、主に「まぶたを上げる仕組み(挙筋・腱膜など)」の問題で、まぶたそのものが下がり、視野が狭くなります。
- 眼瞼痙攣:閉じる側が勝手に強く働く
- 眼瞼下垂:開ける側の機能が低下する
見た目が似ていても、原因が違う=治療が違うのが大きなポイントです。

当院では、眼瞼下垂手術を多数行っている立場だからこそ、眼瞼痙攣と眼瞼下垂の鑑別を非常に重視しています。
なぜなら、ここを間違えると治療が真逆になり、場合によっては悪化につながることがあるからです。
2. 眼瞼痙攣の主な症状
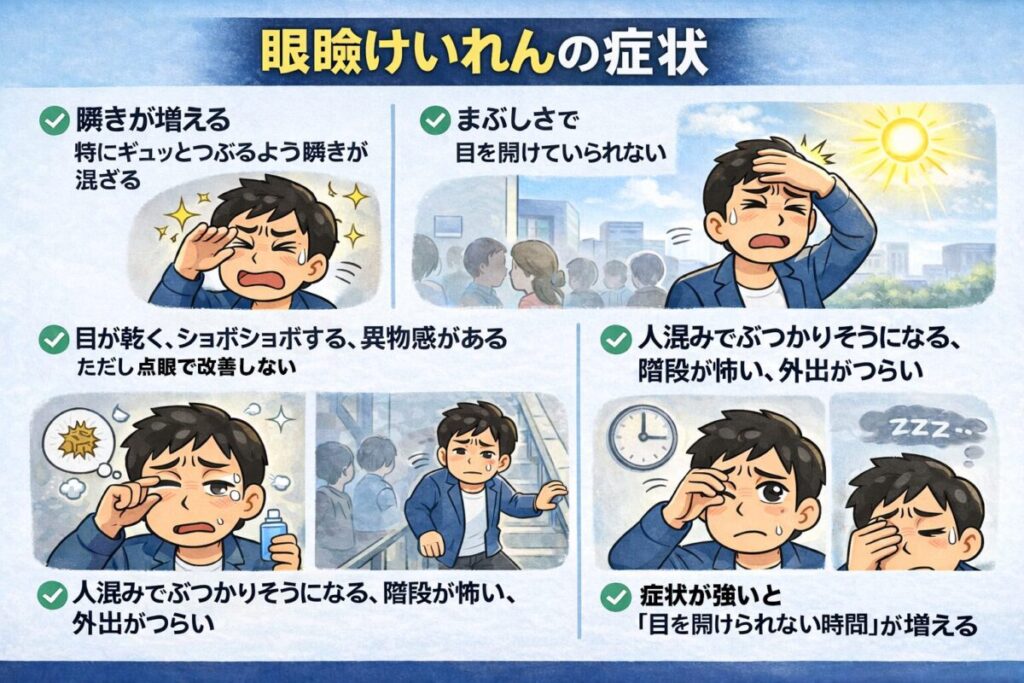
眼瞼痙攣は、初期は「目の違和感」や「瞬きの増加」程度で始まり、徐々に生活に支障が出てくることがあります。
代表的な症状は次のとおりです。
- 瞬きが増える(特にギュッとつぶるような瞬きが混ざる)
- まぶしさ(羞明)で目を開けていられない
- 目が乾く、ショボショボする、異物感がある(ただし点眼で改善しにくい)
- 人混みでぶつかりそうになる、階段が怖い、外出がつらい
- 片目だけつぶってしまう/手でまぶたを持ち上げたくなる
- 症状が強いと「目を開けられない時間」が増える
軽症〜中等症では、診察室でパッと見て分かりにくいこともあります。
そこで、次の「観察のコツ」が役に立ちます。
3. 診断のポイント:瞬き(まばたき)をどう見るか
眼瞼痙攣は「瞬目(まばたき)の制御異常」と捉えると理解しやすく、意識して瞬きを繰り返したときに、リズムの乱れや不随意運動が混ざることがあります。

眼瞼痙攣は、脳の制御に不具合がでて、異常信号により、瞼の筋肉が異常収縮する疾患だと言えますので、例えると、テレビのリモコンの誤作動で、テレビが予期せぬ動作をするようなイメージです。

当院では、症状の程度に応じて、以下のような観察を参考にします。
速瞬目(そくしゅんもく)テスト
軽い瞬きをできるだけ速く連続して行っていただき、速さ・滑らかさ・途中で混ざる不随意な閉瞼を観察します。
強瞬(きょうしゅん)テスト
強く閉じてから開く動作を繰り返し、閉瞼後に開けにくくなる、顔面の緊張が強くなるなどの所見が参考になります。
リズム瞬目(いわゆる「ポンポコポン」)テスト
一定のリズムで瞬きをしてもらい、リズムが崩れたり、勝手な瞬きが混ざるかを確認します。
※これらは診断の補助であり、自己診断の方法ではありません。症状が気になる場合は受診をご検討ください。
4. 【最重要】眼瞼下垂との鑑別:ここを間違えると治療が真逆になります
「目が開けにくい」という主訴は、眼瞼下垂でも眼瞼痙攣でも起こります。
しかし、原因が違う=治療が真逆になり得ます。
当院がこの鑑別を強調するのには理由があります。眼瞼痙攣を眼瞼下垂と誤診し、手術を受けた結果、症状が悪化してしまうケースが一定数あるからです。
鑑別の大きな手がかり:眉(前頭筋)の使い方
- 腱膜性(加齢性)眼瞼下垂では、見えにくさを補うために前頭筋が働き、眉が上がりやすい(代償的に上がる)
- 眼瞼痙攣では、しかめ面のような表情が混ざりやすく、眉が下がり気味になったり、眉間にしわが寄る所見が参考になります
ここは「絶対」ではありませんが、診察所見の中で重要なヒントになります。
さらに注意:眼瞼痙攣+眼瞼下垂が合併することもある
実臨床では、眼瞼痙攣と腱膜性眼瞼下垂が合併しているケースも珍しくありません。
この場合、痙攣が強い状態で下垂手術を検討すると、評価がブレたり、術後に症状が悪化するリスクが上がります。
そのため当院では、必要に応じて
ボトックスで痙攣を抑えた状態で評価し、治療方針を立てる
という考え方を重視しております。

眼瞼痙攣と眼瞼下垂症が合併していることを疑われる場合には、先ずは、ボトックス治療を行ってみることを強くお勧めします。
ボトックス治療は、手術と違い、施術後のトラブルは、全て可逆的です。
施術後にトラブルがあったとしても、3ヶ月も経てば、ボトックスは完全に分解され、不可逆的な手術と異なり、元の状態に戻るからです。
5. 眼瞼痙攣の原因:ジストニア(運動制御の異常)
ジストニアは、筋肉そのものの病気というより、脳が筋肉へ出す“動きの指令”の調整がうまくいかず、本人の意思と関係なく筋肉が縮んでしまうことで起こる運動障害です。
その結果、ねじれるような動きや同じ動きの繰り返し、不自然な姿勢が出ます。
まぶたに起こる局所ジストニアが眼瞼痙攣で、視力は保たれていても、強い瞬きや目が閉じてしまう症状が“見えにくさ”につながることがあります。
原因は一つに断定できないことも多く、次のような要素が関与します。
- 疲労、睡眠不足
- ストレス
- 加齢要素
- 薬剤(後述)
- 他の神経疾患との関連が疑われる場合
また、痙攣症状が他の顔面の筋肉やさらには舌、のど(咽頭や頸部の筋肉)にまで及ぶものを Meige (メージュ)症候群と呼んでおります。
Meige (メージュ)症候群については、こちらのブログ記事:偽眼瞼下垂の治療「Meige症候群」をご覧になってください。


「疲れ目のピクピク(眼瞼ミオキミア)と同じ?」
疲労・ストレス・カフェインなどで引き起こされる一時的な“瞼のピクピク”とは別物です。
眼瞼痙攣は、よくある一過性の眼瞼けいれん(ピクピク)とは異なります。
6. 眼瞼痙攣の治療:第一選択はボトックス(ボツリヌス毒素)局所注射
眼瞼痙攣治療の中心は、眼輪筋などへのボツリヌス毒素(ボトックス)局所注射です。
多くの場合、保険診療で行えます。
ボトックスが第一選択とされる理由
眼瞼痙攣の本体は「閉じる筋肉が働きすぎる」ことなので、過剰に緊張している筋肉を弱める治療が理にかなっています。ボトックスは、神経から筋肉への伝達を抑えることで、筋肉の過剰な収縮を和らげます。
効果が出るまで/持続期間の目安
- 効き始め:数日〜(個人差あり)
- ピーク:おおむね1〜2週間前後
- 持続:おおむね2〜4か月程度(個人差あり)
効果が薄れてきたら、状態に応じて再投与を検討します。
副作用・注意点(多くは一時的)
- 皮下出血(青あざ)
- 一時的な眼瞼下垂(まぶたが下がる)
- 乾燥感、しみる、異物感
- 角膜の表面トラブル(点状表層角膜症など)
- 目が閉じにくい感じ
いずれも多くは一過性ですが、症状に応じて点眼や保護(テープ、軟膏など)で対応します。気になる場合は遠慮なくご相談ください。

当院では、ボトックス注射において、痛みが出来るだけないように様々な工夫をして施術をしております。
まず、①表面麻酔クリームを注射予定部位に塗り、その後、②凍らした保冷剤で冷やしながら、さらに、③ブルブルぺんという注射の痛みを軽減させるデバイスを使用しながら、④34G 針という超極細の針を使用して注射しております。
この4つの工夫を重ねることで、注射の痛みがほとんど感じないぐらいとなります。
ちなみに、34G針という極細の針の使用は、施術後の皮膚の内出血、いわゆる青タンの発生頻度を抑え、内出血が出たとしても軽度に止めることができます。
注射で青くなる人は、当院で載せ術をお薦めです。
7. 内服治療・手術治療は「補助的」:適応の見極めが重要
内服(抗けいれん薬、抗コリン薬、抗不安薬、筋弛緩薬、漢方など)が補助的に使われることはありますが、効果には個人差があります。
また、眼輪筋切除などの手術が選択肢になることもありますが、再発や、その後の注射時疼痛などの問題が議論されており、適応は慎重に見極める必要があります。
当院では、症状の重症度や生活支障の程度を踏まえ、まずはボトックス治療を中心に計画します。
8. 「術後に悪化した」相談がある理由:誤診・合併・タイミング
眼瞼痙攣と眼瞼下垂を取り違えたまま手術に進むと、術後に症状が目立つようになったり、強い不快感が出たりするケースがあります。
また、もともと軽い痙攣があった方が、手術をきっかけに顕在化する場合もあります。
だからこそ当院では、手術を考える段階で
- 本当に下垂が主体なのか
- 痙攣が合併していないか
- 先にボトックスで評価すべきか
を丁寧に確認します。
9. 意外に多い「薬剤性眼瞼痙攣」:睡眠薬・安定剤などの確認
眼瞼痙攣は大きく
- 本態性(いわゆる原発性)
- 薬剤性(薬が誘因・増悪に関与)
- 症候性(別の疾患・病態が背景)
に分類されます。
この中で、睡眠薬・抗不安薬・抗うつ薬・抗精神病薬などの内服が関係して、発症や悪化につながっている可能性があるものが、「薬剤性眼瞼痙攣」です。
どんな薬が関与しやすいのか?
薬剤性眼瞼痙攣は、特に向精神薬(精神科・心療内科で扱う薬)との関連がしばしば問題になります。
医学論文でも、眼瞼痙攣は抗精神病薬(いわゆる神経遮断薬)だけでなく、ベンゾジアゼピン系/チエノジアゼピン系、さらに一部の抗うつ薬(ノルアドレナリン・セロトニン再取り込み阻害薬など)などでも関連が報告されています。
1) 睡眠薬・抗不安薬
- ベンゾジアゼピン系
- チエノジアゼピン系(例:エチゾラム)
- 非ベンゾジアゼピン系(いわゆるZ薬:例:ゾルピデム など)
※「比較的若い世代の眼瞼痙攣」で、これらの薬剤が挙げられている報告もあります。
2) 抗精神病薬(ドパミン遮断薬)
- いわゆる「錐体外路症状(EPS)」や「遅発性ジスキネジア/ジストニア」と関連して、まぶた周りの不随意運動が問題になることがあります。
3) 抗うつ薬
- SSRI/SNRI等を含め、眼瞼痙攣との関連が報告されることがあります(頻度は高くありませんが、可能性として把握しておく価値があります)。

精神科の薬だけでなく、吐き気止め(制吐薬)でも、急性のジストニア(筋肉の異常な収縮)が起き、顔面のこわばりや異常眼球運動とともに眼瞼痙攣が出たという報告があります。
薬を減らすと良くなるの?
薬剤性眼瞼痙攣は、原因と考えられる薬剤の減量・中止で改善する例が報告されています。
向精神薬が関連した薬剤性眼瞼痙攣の症例報告では、薬剤を段階的に中止した後、全例で2か月以内に改善の兆しが出ており、平均では約3.9週間で改善が始まったとされています(完全に治る人もいれば、改善の程度は個人差があるようです)。
重要ポイントとして、
「薬をやめれば必ず治る」ではありませんが、薬が関与している場合は“治療戦略が変わる”ため、見落とさないことがとても大切です。
【最重要】自己判断で急に中止しないでください
睡眠薬・抗不安薬(特にベンゾジアゼピン系など)を、自己判断で急にやめる/一気に減らすのは危険です。
急な中止や急減量で、強い離脱症状が出たり、けいれん発作など生命に関わり得る反応が起こり得るため、慎重な対応が必要とされています。
また、臨床的にも、睡眠薬や抗不安薬についての減量は「急に中止せず、徐々に減量する必要がある」こと、やり方は一律ではなく個別に計画すること、途中で離脱症状が出たらいったん戻して再調整する、といった考え方が示されています。
例として「1〜2週間ごとに25%ずつ減らす」などの方法が提案される一方で、現実には月単位で調整することも多いです。
つまり、減量・中止は“主治医と相談しながら、計画的に(漸減)”が原則です。

薬剤性眼瞼痙攣を疑われるケースにおいて、自己判断で急激に薬剤を減薬、または中止をしたところ、眼瞼痙攣が悪化したケースを臨床的に経験をします。
ある意味、薬剤性眼瞼痙攣の病態としては、睡眠薬や抗不安薬などの離断症状、つまりは、禁断症状と最近は理解しております。
したがって、薬剤性眼瞼痙攣においては、薬剤を完全に中止することも大事なのは間違い無いのですが、一旦は、症状を改善させるためにも、薬剤を増量させ落ち着けせてから、計画的に減薬、休薬、中止に持ち込んでいくことが大事だと考えます。
10. 受診の目安:こういう方は一度ご相談ください
- まばたきの回数がやたらと多い
- 明るい場所にいると、とてもまぶしく感じる
- 目を開いている状態がツライ(目をつぶっていた方が楽)
- 目がやたらと乾く、しょぼしょぼする、痛く感じるが、点眼をしても改善しない
- 歩いていると、人混みで人やものにぶつかる、またはぶつかりそうになる
- 歩いていて、電柱や立木、停車中の車などに気づかず、ぶつかったことがある
- 太陽や風、階段の昇降が苦手で外出を控えるほどである
- 危険を感じるので車や自転車の運転をしなくなった
- 手を使って目を開けなければならない時がある
- 自然と片目をつぶってしまう
これらの項目において、1つでも当てはまる場合は、眼瞼痙攣の疑いがあります。
11. 当院の考え方:まず「鑑別」から。必要な治療を、必要な分だけ。
眼瞼痙攣と眼瞼下垂は、見た目が似ていても病態が異なるため、まずは鑑別が重要です。
当院では、問診・診察所見をもとに、必要に応じてボトックス治療を含めて提案し、過剰な治療を避けつつ、生活の不便さを改善することを目標にします。
「眼瞼下垂なのか、眼瞼痙攣なのか分からない」
「点眼しても治らない」
「手術を勧められたが不安」
そのような場合も、まずは一度ご相談ください。
よくある質問(FAQ)
Q1. 眼瞼痙攣は治りますか?
現時点では「根治」を保証できる治療は限られますが、ボトックス治療を中心に症状をコントロールし、日常生活の支障を大きく減らすことが可能です。
Q2. 眼瞼下垂とどう見分けますか?
眉の使い方(代償の有無)、瞬きの質(ギュッとつぶる強い瞬きの混入)、まぶしさなどの随伴症状、診察中の不随意運動などを総合して判断します。合併するケースもあるため、専門的評価が重要です。
Q3. ボトックスはどのくらい効きますか?
個人差はありますが、一般に2〜4か月程度の持続が目安です。効果が弱まったら再投与を検討します。
Q4. 副作用が心配です
皮下出血、乾燥感、一時的な眼瞼下垂などが起こり得ますが、多くは一過性です。症状に応じて対処しますので、気になる場合はご相談ください。
Q5. 何科を受診すればよいですか?
眼科でも診療しますが、眼瞼疾患(眼瞼下垂・痙攣・顔面痙攣など)の鑑別に慣れた医師の評価が望ましいです。必要に応じて神経内科と連携します。
※本記事は一般的な情報提供を目的としています。診断・治療方針の確定には診察が必要です。