ドライアイの目薬の種類と選び方|治療の仕組みを眼科医が解説

はじめに:「目薬を変えても治らない」のはなぜ?

目が乾くから市販の目薬を使っているけれど、一向に良くならない

目が乾くから市販の目薬を使っているけれど、一向に良くならない

眼科で目薬をもらったけれど、あまり効いている気がしない
診察室で患者さんからよく伺う悩みです。
実は、ドライアイ治療はここ10年ほどで劇的に進化しており、その考え方が大きく変わりました。
かつては「涙が足りないから、水分を足せばいい」という単純な考え方でしたが、現在は「涙の質のどこが悪いのか」を見極めて、そこをピンポイントで治療するということがドライアイ治療においての基本となっております。
今回は、なぜこれほど多くの種類の目薬が存在するのか、そして眼科医はどのように薬を選んでいるのかについて、最新の治療理論をもとに分かりやすく解説します。

涙はただの「水」ではありません
涙は単なる塩水ではありません。目の表面を守るために、非常に精巧なバランスで作られた「バリア」です。
現代の医学では、涙の層(涙液層)は主に以下の成分で構成されていると考えられています。
💧 涙液層の主な構成要素
- 油層(ゆそう):一番外側にある油の膜。涙が蒸発するのを防ぎます。
- 水層(すいそう):真ん中にある水分の層。酸素や栄養を運びます。
- ムチン:涙を目の表面に「糊(のり)」のようにくっつける物質。これがないと、涙はすぐに流れ落ちてしまいます。
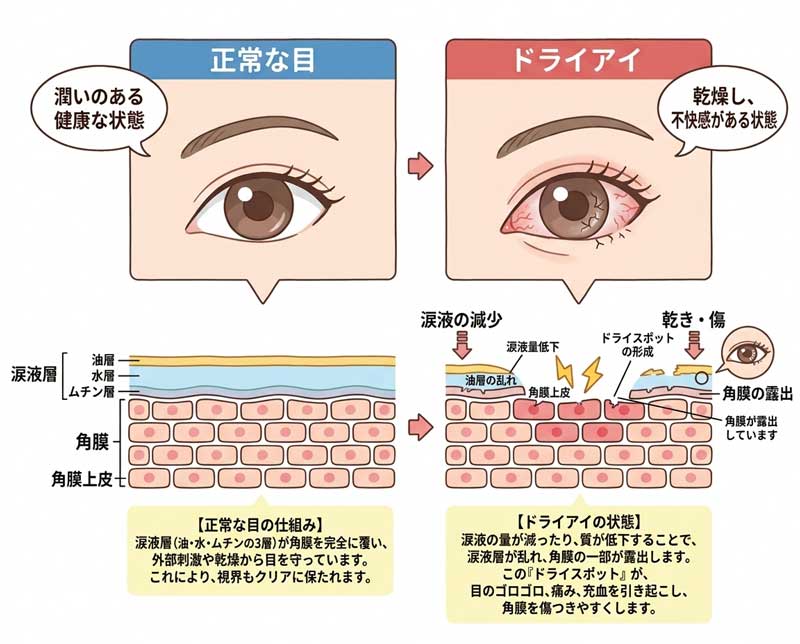
ドライアイとは、単に涙の「量」が減る病気だと思われがちですが、実は「涙の安定性が壊れる(すぐに乾いてしまう)」病気なのです。

涙の構造、実はちょっと意外な例えでスッと理解できます。
「一晩置いたお鍋」を思い浮かべてみてください。
冷えたお鍋をよく見ると、表面に油が浮き、その下にスープ汁があり、さらに下に具材が沈んでいますよね。涙もまったく同じで、外側から順に「油層・水層・粘液層」の3層で成り立っています。
どの層が乱れているかは人によって異なるため、ドライアイ治療では「何が足りないかを見極めて補う」という考え方がとても大切です。ドライアイ用の点眼薬の種類が多いのも、この「足りない層」に合わせて選ぶためなのです。
ドライアイの「悪循環サイクル」を断ち切れ
なぜ、一度ドライアイになると治りにくいのでしょうか?それは、目の表面で「負の連鎖(悪循環)」が起きているからです。
涙が不安定になって目の表面が乾くと、その部分の塩分濃度が濃くなります(高浸透圧といいます)。
これが細胞にとっては「塩漬け」のようなストレスになり、炎症を引き起こします。
炎症が起きると、涙を定着させる「ムチン」を作る細胞が傷つき、さらに涙が不安定になる……というサイクルです。
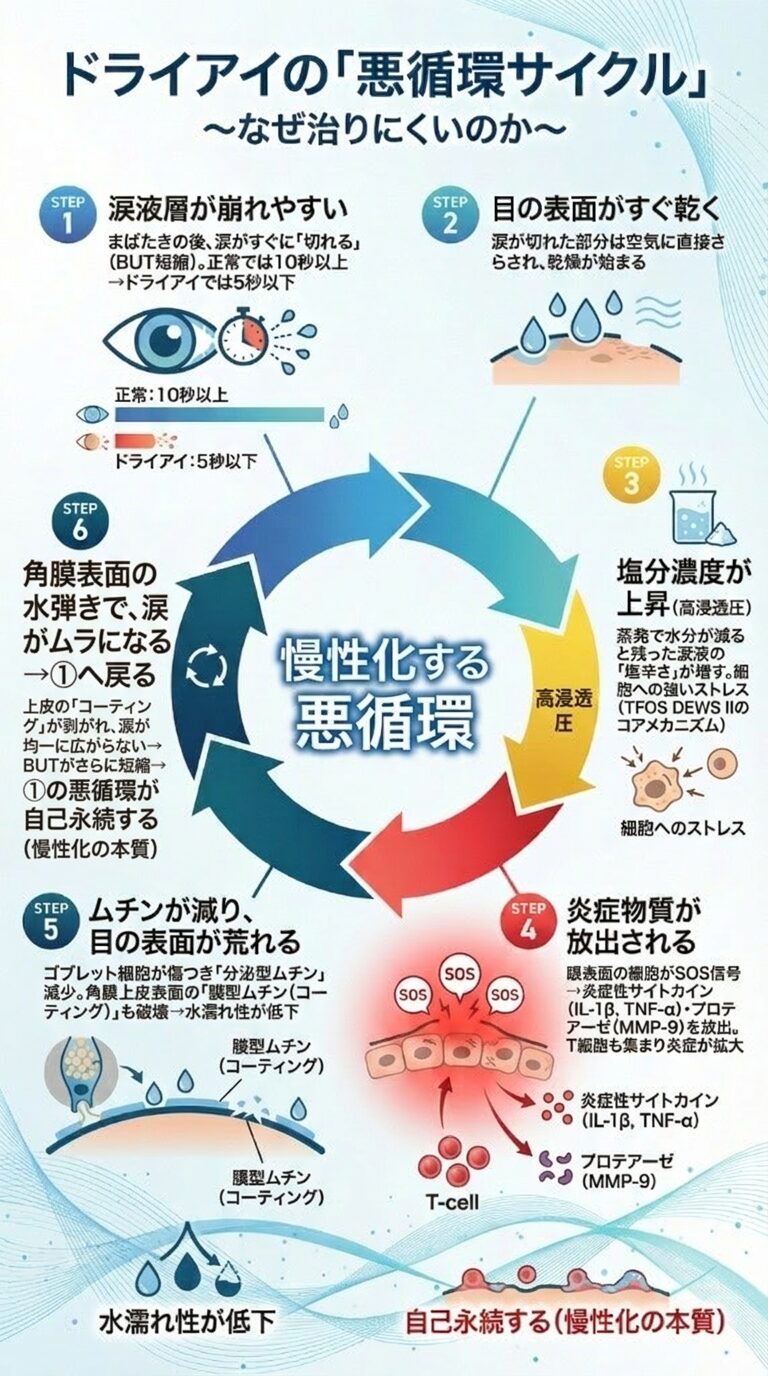
治療の目的は、このサイクルのどこかを断ち切ることにあります。
だからこそ、単に水を足すだけでは不十分なことが多いのです。
治療の新しい考え方「TFOT」
現在、日本のドライアイ治療ではTFOT(ティーフォット:Tear Film Oriented Therapy)という考え方が主流です。
日本語にすると「涙液層指向型治療」、つまり「涙のどの層が壊れているかを診断し、その層をターゲットに治療する」という戦略です。
水分が足りないなら
➡ 水分を増やす
油が足りないなら
➡ 油の分泌を良くする
ムチンが足りないなら
➡ ムチンを増やす
炎症がひどいなら
➡ 炎症を抑える
このように、原因に合わせて目薬を使い分ける(あるいは組み合わせる)必要があります。
点眼薬の種類と選び方
それでは、実際に処方される代表的な目薬が、それぞれ「どの層」をターゲットにしているのか見ていきましょう。
ドライアイ治療点眼薬ガイド
涙の「どの層」に問題があるかで、使う目薬が変わります。
それぞれの点眼薬の特徴を、わかりやすくまとめました。
涙液の3層構造とTFOT
涙は3つの層で構成されています。ドライアイはどの層の異常かで治療が異なります。
防ぐフタの役割
潤い・栄養を運ぶ
均一になじませる
涙液を「補う」系(人工涙液・ヒアルロン酸)
代表薬:マイティア、ヒアレインなど
最も基本となる治療です。足りない水分を外から補給します。
ヒアルロン酸製剤は、水分を保つ力が強く、傷ついた角膜の修復も助けます。
軽症の場合はこれだけで十分なことも多いですが、効果は一時的です。
イメージは「コップに水を注ぐ」ように、足りない涙を足します。

ドライアイ治療の基本薬です。


涙液を「自分で作らせる」系(ジクアホソルナトリウム)
代表薬:ジクアス、ジクアスLX
イメージは「中から涙を湧き出させる」。



これは「水を足す」のではなく、目の表面に働きかけて「自分自身の水分とムチン(ネバネバ成分)を分泌させる」という新しいタイプの薬です。
涙の成分そのものを内側から増やすため、人工涙液よりも自然に近い状態で涙の層を改善できます。
「水濡れ性」を改善する系(レバミピド)
代表薬:ムコスタ点眼液
胃薬のレバミピドから開発されました。
胃薬としても有名な成分ですが、点眼薬としても使われます。この薬の最大の特徴は「ムチン」を増やして、目の表面の”水濡れ性”を良くすることです。
テフロン加工が剥がれたフライパンには油がなじまないように、ムチンが減った角膜には涙がなじみません。ムコスタは、この「コーティング」を修復して、涙が留まりやすくします。また、炎症を抑える効果もあります。
※少し苦味があったり、薬液が白くて一時的に見えにくくなったりする特徴があります。
炎症を抑える系(ステロイド・免疫抑制剤など)
代表薬:フルメトロン、サンベタゾン、
パピロックミニ、タリムスなど
短期集中で使う「消火器」のような点眼薬です。
フルメトロンと違い長期使用が可能な抗炎症薬です。
※ 春季カタルに保険適応あり。ドライアイへの使用は適応外となる場合があります。



悪循環サイクルによる「炎症」が強い場合は、一時的に弱いステロイド点眼を使って火消しをすることがあります。

2月〜3月にかけて、花粉症の時期となりますが、その時に、目の痒みだけでなく、目の渇き、ゴロツキを訴えられる方がおられます。
診察をすると、涙液層が乱れている方が多くいらっしゃいますが、ステロイド点眼液でしっかり炎症をコントロールをすると、ドライアイ症状が治るケースを多く経験します。
涙の油層を改善させる系(アジスロマイシン)
代表薬:アジスロマイシン点眼液
※ 適応外使用となる場合があります。

アジスロマイシンは本来「抗生物質」ですが、近年ではその抗炎症作用や脂質の改善作用に注目し、ドライアイ(特にマイボーム腺機能不全)の治療に活用されています。
アジスロマイシンがドライアイに効く理由は、主に以下の2点に集約されます。
- 油の詰まりを溶かして「質の良い涙」にする まぶたにある油の出口(マイボーム腺)で固まった油をサラサラに溶かし、涙の蒸発を防ぐバリア機能を回復させます。
- まぶたの炎症を鎮めて「涙の環境」を整える 強力な抗炎症作用により、油の分泌を妨げているまぶたの縁の腫れや赤みを抑え、正常な状態へ導きます。
一言で言えば、「油の出口を掃除して、涙を乾きにくくする」という仕組みです。
症状のセンサースイッチに働きかける新薬(TRPV1拮抗薬)
代表薬:アバレプト懸濁性点眼液(モツギバトレプ)
これまでの治療薬とはまったく異なる、世界初の作用機序を持つドライアイ治療薬です。
目の表面にある「痛み・不快感のセンサー(TRPV1)」を直接ブロックすることで、ゴロゴロ感・痛み・しみるといった自覚症状そのものを改善します。
イメージは「痛みの警報器のスイッチを切る」。
※ 2025年12月承認。薬価収載・発売日は未定です(2026年3月現在)。

従来の点眼薬は「涙を増やす」「ムチンを増やす」など、涙の層を整える治療でした。
しかしアバレプトは、ドライアイで傷ついた目の表面が「痛み」や「不快感」を感じるメカニズムそのものに働きかけます。
目の痛み・不快感に直接はたらく新薬「アバレプト」
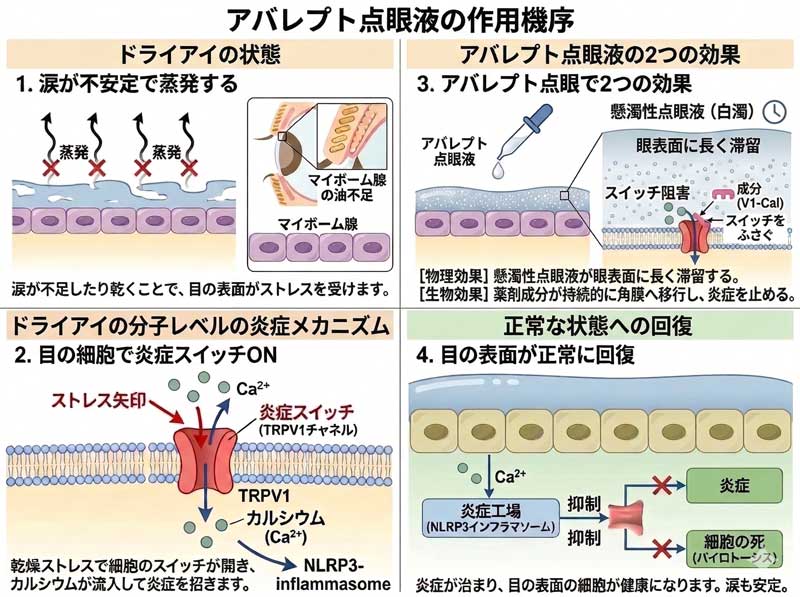
私たちの目の表面には、痛みや熱を敏感に感じ取る「TRPV1(トリップ・ブイワン)」というセンサーが存在します。
ドライアイによって涙の層が不安定になると、本来なら保護されているはずのこのセンサーが、風や乾燥、光といった外部刺激に直接さらされてしまいます。その結果、神経が過剰に刺激され、「ヒリヒリ」「チクチク」「ゴロゴロ」といった不快な症状が引き起こされます。
新薬のアバレプトは、目の表面の三叉神経節細胞、角膜上皮細胞、T細胞のTRPV1センサーの働きをブロックすることで、外部からの刺激が神経に伝わるのを防ぎます。いわば「痛覚のスイッチをOFFにする」ような点眼麻酔のようなイメージで、不快感の根本にアプローチします。

眼科用点眼液に、「ベノキシール点眼液」という局所麻酔薬がありますが、点眼すると、麻酔薬ですので、目の表面の感覚のセンサーに働き、目の表面の痛みがなくなります。
目の表面に刺さった異物を取ったりする際の処置用の点眼液となるのですが、効き目は数十分しか効果がないため、ドライアイ治療としては適しておりません。
一方、アバレプト点眼液は、ある種の麻酔点眼液と言えるのですが、ベノキシールほどの感覚をなくす作用はないため、処置には適していませんが、数時間と長い時間効果が持続するという意味で、ドライアイ治療に用いることができると言えます。
これまでのドライアイ治療薬(ジクアスやムコスタなど)が「涙を増やす・質を整える」ことを目的としていたのに対し、アバレプトは「今感じている不快な症状そのもの」を和らげることに特化しているのが特徴です。
そのため、従来の目薬だけでは改善しきれなかった痛みや充血に悩む方にとって、新しい選択肢となります。

他の点眼薬と併用することも可能ですが、成分をしっかりと浸透させるために、点眼の間隔は5分以上あけるようにしてください。
副作用として「眼部冷感」(目がひんやりする感じ)が1~5%で報告されています。これはTRPV1(熱を感じる受容体)をブロックするための避けられない副作用です。
ドライアイ点眼以外の治療法
目薬だけでは足りないとき── 涙点プラグ(シリコン/コラーゲン) という次の一手
ドライアイ治療はTFOT(涙液層指向型治療)が基本で、「どの層(油・水・ムチン)が崩れているか」を見極めて点眼薬を組み立てます。 ただし涙の“量”そのものが少ないタイプ(涙液減少型)では、どれだけ良い目薬を使っても、まばたきのポンプ作用ですぐ鼻の奥へ流れてしまうことがあります。
💡ここで選択肢になるのが「涙点プラグ」
涙の出口(涙点)を部分的にふさぎ、少ない涙を目の表面に“留める”治療です。
「足す治療」だけで追いつかないときに、治療の方向を一段階進める方法として検討します。
当院では主に、液状コラーゲンプラグ(キープティア)とシリコンプラグを使い分けています。 コラーゲンは体温でゲル化し、2〜3か月ほどで少しずつ分解・排出されるため、「まず試してみたい」方に向きます。 一方、シリコンは装着している間は効果が続くため、より確実・長期の効果を狙うときに適しています。
| ざっくり比較 | コラーゲン(キープティア) | シリコンプラグ |
|---|---|---|
| 持続 | 2〜3か月(自然に消失) | 長期(装着中は持続) |
| 異物感 | ほぼなし | 慣れるまで違和感が出ることあり |
| 向いている人 | 初めて/季節性/可逆的に試したい | 重症/長期に安定させたい |
※涙点プラグは外来で行える治療ですが、適応(向き不向き)や合併症の注意点もあるため、検査結果と症状に合わせてご提案します。
🔵院長の一言
「目薬を増やしても追いつかない」タイプは、治療の“方向”を少し変えるだけで楽になることがあります。 まずは、涙のどの層(油・水・ムチン)がSOSを出しているか整理していきましょう。
おわりに:あきらめずにご相談ください
「たかがドライアイ」と思われがちですが、目の不快感は生活の質(QOL)を大きく下げてしまいます。
現在は、水分を補うだけでなく、ムチンを増やしたり、症状そのものを和らげたりと、さまざまなアプローチができるようになりました。
特に2025年12月に承認されたアバレプトは、これまでの「涙を増やす治療」では改善しなかった「痛みを伴うドライアイ」に対して、新しい切り口での治療を可能にしました。
一つの目薬で良くならなくても、薬の種類を変えたり、組み合わせたりすることで改善するケースは多々あります。
また、目薬ではなく、涙点プラグなどの眼科的処置によっても、改善が見込める場合もあります。
「市販薬でなんとかなるだろう」「体質だから仕方ない」とあきらめずに、ぜひ一度、眼科で詳しい検査を受けてみてください。あなたの目の「どの層」がSOSを出しているのか、そして「どんな症状」が辛いのかを一緒に見つけていきましょう。
※本記事は一般的な医学情報を提供するものであり、個別の診断・治療については必ず医師の診察を受けてください。
FAQ
ドライアイの目薬・治療のよくある質問
ドライアイ治療で使われる点眼薬の違いや選び方、治療の考え方について、患者様からよくいただくご質問をまとめました。
ドライアイの原因によって選ぶ目薬が異なります。涙の量が少ない場合はヒアルロン酸(ヒアレイン)や人工涙液、ムチンが不足している場合はムコスタ、自分で涙を作る力を高めたい場合はジクアスが適しています。眼科で「涙のどの層に問題があるか」を検査してもらったうえで選ぶのが最も確実です。
市販の目薬は主に「涙を補う(水分補給)」目的のものがほとんどです。一方、処方薬には「自分で涙を作らせる(ジクアス)」「ムチンを増やす(ムコスタ)」「炎症を抑える(フルメトロン)」など、原因に応じた多様な作用があります。市販薬で改善しない場合は、処方薬への切り替えが必要なサインです。
ヒアレインは「外から涙を補う」目薬で、スポンジのように水分を保持しながら角膜を保護します。ジクアスは「目の表面の細胞に働きかけて、自分自身で涙を作らせる」目薬です。作用の仕組みが根本的に異なるため、両方を併用することで相乗効果が期待できます。
最も多い原因は「目薬の種類と原因が合っていない」ことです。ドライアイは「涙の量」だけでなく「涙の質(油層・水層・ムチン層のどこが問題か)」によって適切な薬が変わります。水分を補う目薬だけを使っていても、油層やムチン層に問題がある場合は改善しません。
ドライアイの種類によります。加齢やコンタクト使用によるものは長期的な管理が必要なケースが多いですが、マイボーム腺機能不全(油層の問題)はホットアイマスクやIPL治療など、根本的な改善が見込めるアプローチもあります。「一生付き合うもの」とあきらめず、原因に応じた治療を相談してください。
人工涙液やヒアルロン酸は「外から補う」タイプのため、効果が一時的になりやすい特徴があります。これはドライアイの「悪循環サイクル(涙の不安定→炎症→ムチン減少→さらに不安定)」が断ち切れていないサインです。ジクアスやムコスタなど、涙を自ら作る・定着させる薬への切り替えや追加を検討する余地があります。
一般的に、長期使用は推奨されないと言われております。ステロイド点眼は炎症を素早く抑える「消火器」的な薬ですが、長期使用により眼圧上昇(緑内障)・白内障・感染症リスクが高まると言われております。使用にあたっては、必ず定期的な眼圧チェックを受けながら使用してください。
正常です。ムコスタは白い懸濁液(成分が均一に混ざった液)のため、点眼直後に一時的なかすみが生じます。数分で改善しますので、点眼前によく振り、就寝前や外出しない時間帯に使用するのがおすすめです。
基本的には「水っぽいもの→粘度の高いもの」の順番が推奨されています。また、複数の目薬をさす際は、それぞれの成分が薄まらないよう5分以上の間隔をあけることが重要です。特に2025年承認の新薬アバレプトは、他の点眼薬と5分以上の間隔をあけることが必要です。
従来のドライアイ目薬が「涙を増やす・質を整える」アプローチだったのに対し、アバレプトは目の表面にある「痛み・不快感のセンサー(TRPV1)」を直接ブロックする、まったく新しい仕組みの薬です。「涙は増えたのに、まだ目が痛い・ゴロゴロする」という方に特に有効で、2025年12月に日本で承認されました。
TFOTとは「Tear Film Oriented Therapy(涙液層指向型治療)」の略で、現在の日本のドライアイ治療の主流となっている考え方です。以前は「涙が足りないから水を補えばよい」というシンプルな考え方でしたが、TFOTでは「涙の油層・水層・ムチン層のどこに問題があるかを診断し、その層をピンポイントで治療する」という戦略をとります。
「目が乾く・ゴロゴロする・夕方になると見えにくい・長時間の画面作業がつらい」などの症状があればドライアイの可能性があります。ただし、ドライアイの原因(油層・水層・ムチン層のどこか)は検査をしないと分かりません。市販の目薬を2週間使っても改善しない場合は、ぜひ眼科でご相談ください。





